Leki przeciwbólowe stosowane miejscowo stanowią istotną alternatywę wobec systemowych środków przeciwbólowych. Dzięki zastosowaniu bezpośrednio w miejscu bólu można uzyskać szybsze działanie, zmniejszyć liczbę działań niepożądanych oraz ograniczyć ryzyko wystąpienia ogólnoustrojowych powikłań. W poniższym artykule omówimy kluczowe aspekty ich działania, klasyfikację, wskazania, przeciwwskazania oraz nowoczesne rozwiązania w terapii bólu.
Mechanizm działania miejscowych leków przeciwbólowych
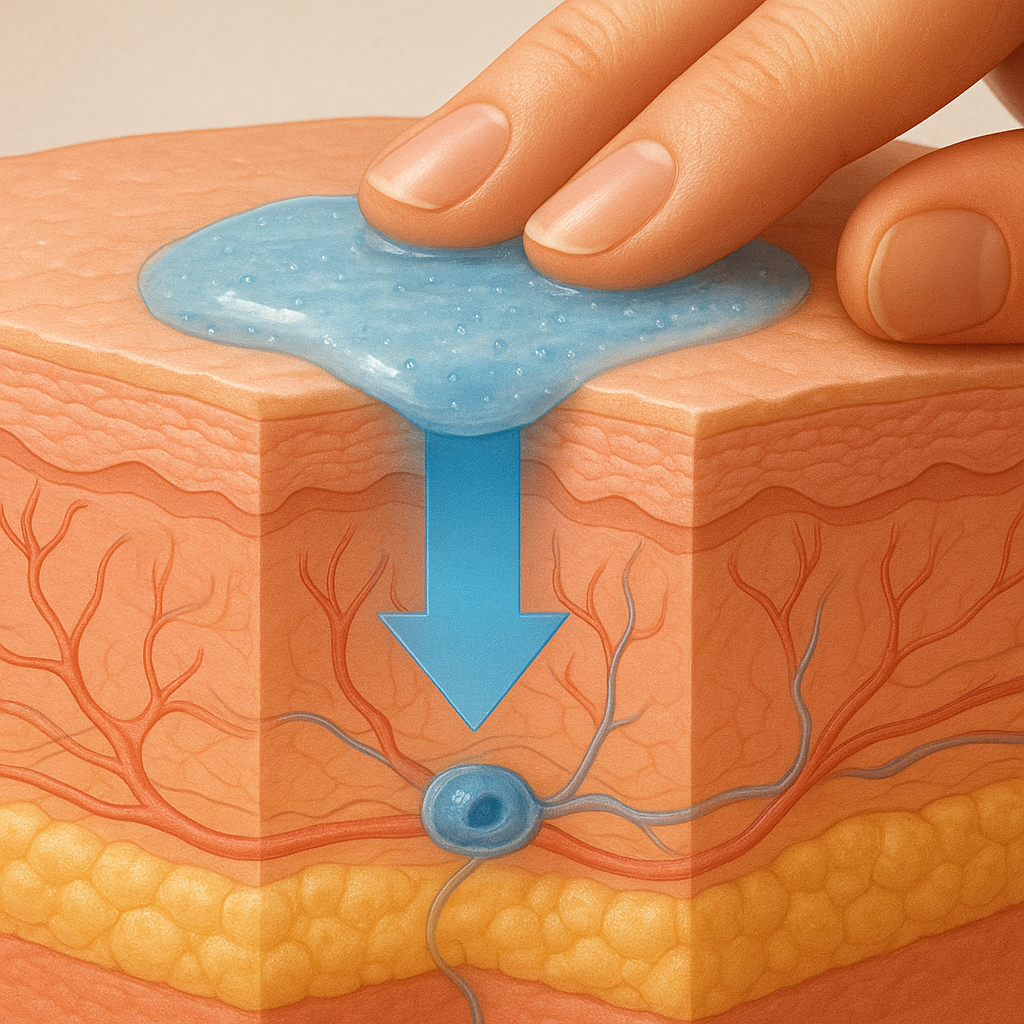
Leki miejscowe przeciwbólowe wykazują efekt przede wszystkim poprzez blokadę kanałów sodowych w błonie komórkowej neuronów czuciowych. Zablokowanie tych kanałów uniemożliwia depolaryzację i przewodzenie bodźców bólowych do rdzenia kręgowego i dalej do ośrodkowego układu nerwowego. W zależności od substancji czynnej, mechanizm może obejmować także modulację innych receptorów i enzymów odpowiedzialnych za generowanie sygnałów bólowych.
Ważnym etapem efektu terapeutycznego jest absorpcja leku przez warstwy skóry i tkanki podskórnej. Do tego celu stosuje się substancje ułatwiające przenikanie, np. alkaloidy terpenowe. Po dostaniu się do tkanek lek pozostaje w miejscu podania, gdzie ulega lokalnemu działaniu. Proces ten ogranicza dystrybucję do krwi i minimalizuje poziom metabolitów we krwi.
Pod względem farmakokinetyki i farmakodynamiki, miejscowe preparaty mają zwykle krótszy czas działania niż doustne formy, ale za to mniejszą zmienność w populacji pacjentów. Dzięki temu można szybciej regulować dawkę i intensywność leczenia.
Podział i przykłady substancji
- Lidokaina – najczęściej stosowany anestetyk miejscowy; dostępna w postaci kremów, plastrów i żeli.
- Benzokaina – stosowana głównie w preparatach dermatologicznych w przypadku małych ran, oparzeń i owrzodzeń.
- Ketoprofen – niesteroidowy lek przeciwzapalny, dostępny w formie żelem zmniejszającym stan zapalny i ból.
- Ibuprofen w postaci żelu – hamuje COX-2 w miejscu zapalenia, łagodząc ból i obrzęk.
- Mentol i kamfora – tzw. środki chłodzące, działają przez stymulację receptorów termicznych i odwracanie uwalniania neuroprzekaźników bólowych.
Każda z tych substancji posiada określony profil działania i wskazania, a wybór zależy od rodzaju bólu oraz charakterystyki pacjenta.
Wskazania i przeciwwskazania do stosowania
Leki miejscowe przeciwbólowe są zalecane w przypadku bólów mięśniowo-szkieletowych, stłuczeń, przeciążeń mięśni, neuropatii obwodowych oraz po zabiegach chirurgicznych w obrębie skóry. Stosuje się je również w leczeniu owrzodzeń i niewielkich urazów.
Przeciwwskazania obejmują nadwrażliwość na substancję czynną lub którąkolwiek część składu leku, uszkodzenia skóry (rozległe oparzenia) oraz zaburzenia przewodzenia (np. blok przedsionkowo-komorowy w przypadku plastrów z lidokainą o dużym stężeniu). Należy także zachować ostrożność u pacjentów z chorobami wątroby i nerek z uwagi na ewentualną toks**yczność** przy nadmiernym wchłanianiu systemowym.
Bezpieczeństwo stosowania i działania niepożądane
Miejscowe środki przeciwbólowe cechuje stosunkowo małe ryzyko interakcji z innymi lekami. Jednak możliwe jest wystąpienie takich objawów jak świąd, rumień czy niewielkie pieczenie w miejscu aplikacji. Rzadziej obserwuje się reakcje alergiczne czy objawy ogólnoustrojowe, wynikające z nadmiernej absorbcji.
Aby zminimalizować ryzyko działań niepożądanych, należy:
- Stosować preparat zgodnie z zaleceniami producenta
- Nie stosować na uszkodzoną skórę bez konsultacji lekarskiej
- Unikać łączenia kilku miejscowych preparatów jednocześnie
Nowoczesne rozwiązania i perspektywy
W obszarze terapii bólu miejscowego prowadzi się intensywne badania nad innowacyjne formy podawania, takie jak nanocząsteczki, nośniki liposomalne czy systemy transdermalne o kontrolowanym uwalnianiu. Ich celem jest przedłużenie czasu działania leku i zmniejszenie częstotliwości aplikacji.
Przykładem postępu jest wprowadzenie plastrów uwalniających lidokainę przez kilka dób. W przyszłości można oczekiwać połączenia leków przeciwbólowych z substancjami wspomagającymi regenerację tkanek, co przyczyni się zarówno do złagodzenia bólu, jak i przyspieszenia gojenia.
Zastosowanie nowych nośników oraz badania nad indywidualizacją dawki w zależności od genotypu pacjenta otwierają drogę do jeszcze bardziej precyzyjnej terapii bólu, uwzględniającej specyficzne potrzeby każdej osoby.