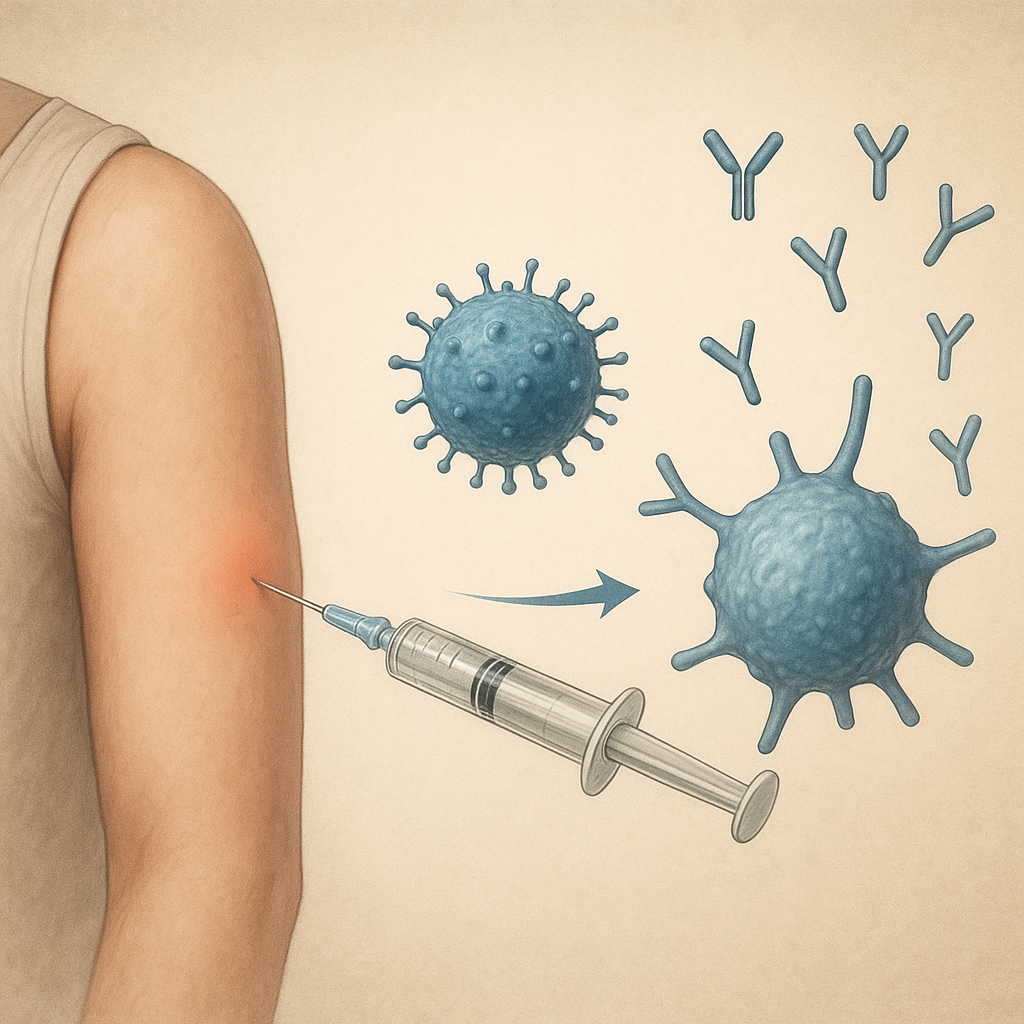
Szczepionka przeciw meningokokom to jedno z kluczowych narzędzi w walce z zapaleniem opon mózgowo-rdzeniowych i sepsą meningokokową. Zrozumienie jej działania wymaga przyjrzenia się zarówno charakterystyce samego patogenu, jak i mechanizmom immunologicznym uruchamianym przez podany preparat. W artykule opisano najważniejsze aspekty związane z budową szczepionek, ich sposobem wywoływania odporności oraz zaleceniami dotyczącymi stosowania.
Co to jest meningokok i jakie zagrożenie stanowi
Neisseria meningitidis, potocznie zwana meningokokiem, bywa przyczyną bardzo ciężkich zakażeń ośrodkowego układu nerwowego oraz uogólnionej infekcji krwi (sepsy). Bakteria ta dzieli się na kilka grup (A, B, C, W, Y i inne), wyróżnianych na podstawie struktury antygenu otoczkowego. Choroby meningokokowe mogą prowadzić do trwałych skutków neurologicznych, a nawet śmierci w ciągu kilkunastu godzin od wystąpienia objawów.
- Wysoka śmiertelność mimo zastosowania antybiotykoterapii.
- Ryzyko powikłań neurologicznych, takich jak niedosłuch, padaczka czy zaburzenia poznawcze.
- Znaczna zdolność do wywoływania epidemii, zwłaszcza w środowiskach zbiorowych.
Rodzaje szczepionek przeciw meningokokom
W praktyce klinicznej stosuje się przede wszystkim szczepionki polisacharydowe oraz koniugatowe. Ich wybór oraz wskazania różnią się w zależności od wieku pacjenta oraz obecnego ryzyka epidemiologicznego.
- Szczepionki polisacharydowe – zawierają oczyszczone otoczki polisacharydowe kilku najczęściej występujących grup meningokoków. Nie wywołują silnej pamięci immunologicznej, dlatego nie są zalecane u dzieci poniżej 2. roku życia.
- Szczepionki koniugatowe – polisacharydy połączone z nośnikiem białkowym (koniugat), co znacząco zwiększa immunogenność i indukuje pamięć immunologiczna. Zalecane są u niemowląt, dzieci, młodzieży i dorosłych w grupach ryzyka.
- Są w fazie badań także preparaty oparte na białkach zewnętrznych komórki meningokoka (szczepionki przeciw grupie B).
Mechanizm działania szczepionek
Podanie szczepionki inicjuje reakcję układu odpornościowego, której celem jest wytworzenie trwałej odporności przeciw meningokokom. Kluczowe etapy to:
- Prezentacja antygenu przez komórki prezentujące (APC) – węzłowe komórki dendrytyczne pobierają fragmenty otoczek lub białek szczepionkowych.
- Aktywacja limfocytów B i T – w obecności adjuwantów oraz sygnałów kostymulacyjnych limfocyty T pomocnicze wspierają różnicowanie limfocytów B w komórki plazmatyczne.
- Produkcja przeciwciał – komórki plazmatyczne wytwarzają immunoglobuliny skierowane przeciw otoczce bakterii, co zapewnia efektywną odpowiedź humoralną.
- Wytworzenie pamięci immunologicznej – limfocyty pamięci pozostają w organizmie, gotowe do szybkiego reagowania na ponowne zetknięcie z patogenem.
Dzięki temu, w przypadku kontaktu z dzikim meningokokiem, organizm jest przygotowany do natychmiastowej eliminacji patogenu i zapobieżenia rozwojowi choroby.
Harmonogram szczepień i rekomendacje
W wielu krajach szczepienia przeciw meningokokom są włączane do kalendarza szczepień obowiązkowych lub zalecanych. Oto przykładowe schematy:
- Neonatologiczni pacjenci z ryzykiem zwiększonej ekspozycji – szczepienie od 2 miesiąca życia.
- Dzieci powyżej 12 miesiąca życia – podanie jednej dawki szczepionki koniugatowej.
- Młodzież w wieku 11–18 lat – dawki przypominające co 5 lat, zwłaszcza przed wyjazdami zagranicznymi, np. do krajów afrykańskich saharyjskiego pasa meningokokowego.
- Osoby z niedoborami odporności, z rozszczepem w obrębie ośrodkowego układu nerwowego lub po usunięciu śledziony – indywidualne schematy z dodatkową dawką przypominającą.
Bezpieczeństwo i działania niepożądane
Szczepionki przeciw meningokokom od lat podlegają rygorystycznym badaniom klinicznym. Z punktu widzenia bezpieczeństwa i tolerancji wyróżnia się:
- Najczęściej występujące objawy miejscowe: ból, zaczerwienienie, obrzęk w miejscu wstrzyknięcia.
- Objawy ogólne: gorączka, osłabienie, bóle głowy i mięśni, utrzymujące się zwykle do 48 godzin.
- Bardzo rzadkie poważne reakcje alergiczne, monitorowane w ramach systemów nadzoru nad szczepieniami.
Korzyści wynikające ze szczepienia zdecydowanie przewyższają ryzyko wystąpienia powikłań. Regularne raporty organizacji zdrowotnych potwierdzają wysoką skuteczność oraz niską częstość zdarzeń niepożądanych.
Znaczenie profilaktyki i wyzwania
Współczesna medycyna stawia przed sobą cel eliminacji inwazyjnych zakażeń meningokokowych. Efektywny program szczepień wymaga:
- Utrzymania wysokiego wskaźnika zaszczepienia populacji, co zapewnia odporność stada.
- Monitorowania zmian w epidemiologii poszczególnych grup meningokoków.
- Rozwoju nowych szczepionek o szerszym spektrum ochrony, zwłaszcza przeciw serogrupie B.
Dzięki konsekwentnym działaniom oraz świadomości społecznej profilaktyka przeciw meningokokom staje się jednym z filarów ochrony zdrowia publicznego.