Morfina jest jednym z najważniejszych leków stosowanych w medycynie przeciwbólowej. Pozyskiwana z opium substancja wykazuje wyjątkowo silne właściwości analgetyczne, dzięki czemu od ponad wieku stanowi standard leczenia bólu ostrego i przewlekłego. W poniższym artykule przyjrzymy się jej mechanizmowi działania, zastosowaniom klinicznym, potencjalnym zagrożeniom oraz wyzwaniom związanym z długotrwałym stosowaniem.
Mechanizm działania morfiny
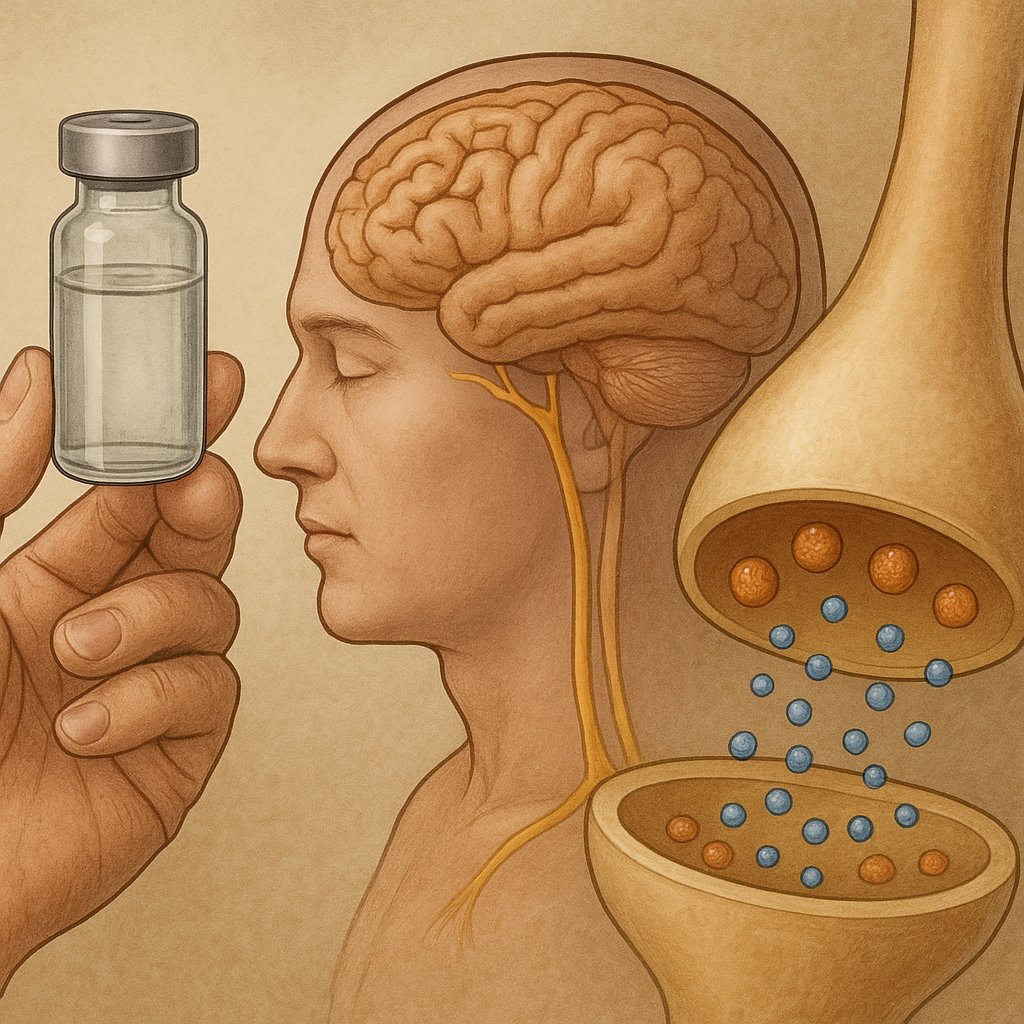
Podstawą efektu przeciwbólowego morfiny jest interakcja z receptorami µ (mu) w ośrodkowym i obwodowym układzie nerwowym. Receptory te, będące częścią rodziny receptorów opioidowych, regulują przewodzenie bodźców bólowych oraz wpływają na uwalnianie neuroprzekaźników.
Wiązanie i modulacja sygnału
- Po podaniu morfina dostaje się do krwiobiegu i krzyżuje barierę krew–mózg dzięki swojej umiarkowanej lipofilności.
- W obrębie istoty szarej okołokomorowej i rogów tylnych rdzenia wiąże się z receptorami µ, blokując przewodnictwo bólu.
- Zmniejsza wydzielanie substancji P i glutaminianu, co prowadzi do zahamowania transmisji bólowej.
- Wzmacnia aktywność endogennych układów przeciwbólowych poprzez zwiększenie wydzielania enkefalin.
Wpływ na układ nagrody
Oprócz efektu analgetycznego morfina stymuluje układ nagrody w mózgu, co wiąże się z uwalnianiem dopaminy w jądrze półleżącym. Ten mechanizm odpowiada za euforyczne odczucia, stanowiące istotny czynnik ryzyka rozwoju uzależnienia.
Zastosowania kliniczne i farmakokinetyka
Morfina jest szeroko stosowana w różnorodnych schorzeniach, w których głównym objawem jest ból. Jej wykorzystanie obejmuje:
- Ból ostry – pooperacyjny, pourazowy, kardiologiczny.
- Ból przewlekły – nowotworowy, neuropatyczny, związany z chorobami zwyrodnieniowymi.
- Stany terminalne, gdzie nadrzędnym celem jest poprawa jakości życia.
Formy podania i dawkowanie
- Podanie doustne w postaci tabletek o przedłużonym uwalnianiu – zalecane w leczeniu bólu przewlekłego.
- Płyny doustne i roztwory podskórne – w sytuacjach wymagających elastycznego dawkowaniu.
- Podawanie dożylne – szybki początek działania w stanach ostrego bólu.
Farmakokinetyka i metabolizm
Po podaniu morfina jest metabolizowana głównie w wątrobie, gdzie powstają aktywne i nieaktywne metabolity. Kluczowe etapy to:
- Metabolizm przez glukuronidację – powstaje morfino-3-glukuronid i morfino-6-glukuronid (aktywny).
- Wydalanie z moczem – głównie w postaci glukuronidów.
- Okres półtrwania wynosi średnio 2–4 godziny, co determinuje częstotliwość podawania.
Potencjalne ryzyko i działania niepożądane
Chociaż morfina przynosi znaczną ulgę w bólu, jej stosowanie wiąże się z ryzykiem wystąpienia licznych działań niepożądanych:
- Depresja ośrodka oddechowego – najgroźniejszy efekt toksyczny.
- Zaparcia – częste i wymagają leczenia objawowego.
- Senność, zawroty głowy, nudności i wymioty.
- Świąd skóry – spowodowany uwalnianiem histaminy.
- Hipotonia ortostatyczna – ryzyko omdleń.
Zarządzanie ryzykiem
W celu zminimalizowania działań niepożądanych stosuje się:
- Stopniową titrację dawki, dostosowaną do nasilenia bólu i tolerancji pacjenta.
- Kofeina lub leki przeczyszczające w profilaktyce zaparć.
- Monitorowanie parametrów życiowych oraz czynności oddechowej.
- Konsultacje specjalistyczne w przypadku długotrwałej terapii.
Uzależnienie i rozwój tolerancji
Obserwuje się zjawisko adaptacji organizmu do morfiny, co objawia się coraz słabszą reakcją przy tej samej dawce. Kluczowe zagadnienia:
- Tolerancja – potrzeba zwiększania dawki dla zachowania tego samego efektu przeciwbólowego.
- Uzależnienie fizyczne i psychiczne – kryzys abstynencyjny po odstawieniu.
- Ryzyko nadużywania – czynniki genetyczne, środowiskowe i psychologiczne.
Strategie redukcji ryzyka uzależnienia
- Stosowanie najmniejszej skutecznej dawki przez możliwie najkrótszy czas.
- Łączenie terapii z niesteroidowymi lekami przeciwzapalnymi i metodami niefarmakologicznymi (fizjoterapia, techniki relaksacyjne).
- Regularna ocena stanu psychoemocjonalnego pacjenta.